|
|
Остеосинтез переломов шейки бедренной кости: динамический бедренный винт (DHS) или мини-инвазивная система Targon FN?
А.К. Дулаев1, 2, А.Н. Цед1, 2, И.Г. Джусоев1, 2, К.Н. Усубалиев2
1 ГБУ «Санкт-Петербургский научно-исследовательский институт скорой помощи им. И.И. Джанелидзе», ул. Будапештская, д. 3, Санкт-Петербург, Россия, 192242 2 ГБОУ ВПО «Первый Санкт-Петербургский государственный медицинский университет им. И.П. Павлова» Минздрава России, ул. Льва Толстого, д. 6-8, Санкт-Петербург, Россия, 197022
Реферат
Цель исследования: провести сравнительный анализ отдаленных результатов остеосинтеза внутрисуставных переломов проксимального отдела бедренной кости различными типами экстрамедуллярных металлоконструкций.
Материал и методы: проведен анализ хирургического лечения 94 пациентов с переломами шейки бедренной кости в возрасте от 38 до 65 лет: 71 женщин и 23 мужчин. Пациенты были разделены на три группы в зависимости от типа перелома по классификации AO/ASIF. Фиксация переломов осуществлялась динамическим бедренным винтом (DHS) (46 пациентов) или мини-инвазивной системой Targon FN (48 пациентов). В предоперационном периоде оценивались показатели общесоматического и психического статуса, выраженность остеопороза. Сравнивали основные интраоперационные показатели: длительность операции, кровопотерю, качество репозиции, длину разреза. Через 6 и 12 мес. после остеосинтеза проводилась оценка функциональных показателей по шкале Харриса, а также анализ осложнений.
Результаты: Установлена обратная корреляционная зависимость функциональных результатов лечения по шкале Харриса от суммарных предоперационных показателей. Средний объем кровопотери и длина кожного разреза были меньше при остеосинтезе системой Targon FN во всех трех группах (p<0,05). Через 12 месяцев общее количество неудовлетворительных результатов у пациентов всех групп исследования по шкале Харриса составило 12,7%, отличных – 22,3%, хороших – 52,1% и удовлетворительных – 12,9%. Частота осложнений после остеосинтеза динамическим бедренным винтом во всех группах составила 17,0%, а у больных, которым выполнялся мини-инвазивный остеосинтез системой Targon FN – 18,1%.
Заключение: Мини-инвазивный остеосинтез внутрисуставных переломов проксимального отдела бедренной кости типов B1 и B2 по классификации AO/ASIF с использованием системы Targon FN позволяет добиться лучших результатов по сравнению с остеосинтезом динамическим бедренным винтом. Осложнения, связанные с миграцией металлоконструкций, формированием ложного сустава шейки бедренной кости и ОГБК были обусловлены нарушением хирургической техники и некорректной репозицией.
Ключевые слова: переломы шейки бедренной кости, мини-инвазивный остеосинтез, осложнения.
Введение
Рост частоты переломов проксимального отдела бедренной кости связан, прежде всего, со старением населения, прогрессированием развития остеопороза, наличием сопутствующих заболеваний со стороны других органов и систем [1–4].
Проблема лечения внутрисуставных переломов проксимального отдела бедренной кости до сих пор является одной из наиболее дискутабельных. Спорными остаются и вопросы сохранения головки бедренной кости или выполнения первичного эндопротезирования тазобедренного сустава [5, 6, 11].
Несмотря на огромное количество современных металлоконструкций для фиксации переломов проксимального отдела бедренной кости (DHS, DCS, PFN, Gamma-Nail, PFN-A, Targon FN, каннюлированные винты и др.), частота послеоперационных осложнений остается высокой: 33–40% несращений и ложных суставов [3, 9, 13], 16–25% остеонекрозов головки бедренной кости [9, 13, 15], 15% миграций металлоконструкций с последующей их нестабильностью [7, 9, 13, 15]. Особенно часто это происходит у женщин в постменопаузальном периоде на фоне развивающегося остеопороза. В таких случаях общепринятой является тактика эндопротезирования тазобедренного сустава.
Частота ревизионных вмешательств на проксимальном отделе бедренной кости после различных видов остеосинтеза, по данным ряда авторов, достигает 48% [9, 11, 13, 15]. К основным факторам, которые определяют выбор способа оперативного лечения, относятся возраст, наличие остеопороза, функциональный и соматический статус пациента [8, 14]. Металлоконструкции, предназначенные для фиксации внутрисуставных переломов бедренной кости, должны, прежде всего, обеспечивать стабильную фиксацию отломков, возможность их компрессии за счет подвижной втулки, мало-травматичность, а также максимально возможное сохранение губчатой кости шейки и головки бедренной кости, особенно при остеопорозе, за счет небольшого диаметра винтов.
Цель исследования – сравнительный анализ отдаленных результатов остеосинтеза внутри-суставных переломов проксимального отдела бедренной кости различными типами экстрамедуллярных металлоконструкций.
Материал и методы
Изучены результаты хирургического лечения 94 пациентов с внутрисуставными переломами шейки бедренной кости в период с 2008 по 2014 г. Возраст пациентов варьировал от 38 до 65 лет (средний возраст 58,3±4,5 лет). Среди пациентов было 23 мужчины и 71 женщина. В исследование не были включены больные в возрасте 65 лет и старше в связи с тем, что применение различных видов остеосинтеза при внутрисуставных переломах проксимального отдела бедра сопряжено с высоким риском развития вторичных смещений костных отломков, а также миграцией компонентов металлокон-струкции, т.к. пациенты старшей возрастной группы не способны выдерживать длительные сроки отсутствия осевой нагрузки, что является одним из условий для консолидации перелома шейки бедра.
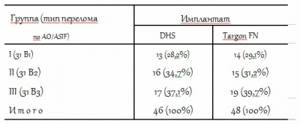
Все пациенты были разделены на три группы в зависимости от типа перелома по классификации AO/ASIF (тип 31 В, подтипы 1, 2, 3) (табл. 1).
Пациенты были сопоставимы по возрасту, полу, типу перелома, тяжести сопутствующих заболеваний, степени выраженности остеопороза. При лечении применялись две методики накостного остеосинтеза: классический вариант остеосинтеза динамическим бедренным винтом («Остеосинтез», г. Рыбинск, Россия) с диафизарной накладкой (46 пациентов) и мини-инвазивный остеосинтез системой Targon FN («Aesculap®», Германия) с угловой стабильностью бедренных винтов (48 пациентов).
Система Targon FN состоит из небольшой пластины (длина 62 мм) с 6 отверстиями, трех телескопических винтов диаметром 6,5 мм, предназначенных для фиксации перелома, а также двух винтов 4,5 мм, направленных на фиксацию опорной пластины в диафизе бедренной кости. Телескопические винты обеспечивают ротационную стабильность и компрессию за счет эксцентрично расположенных отверстий и подвижной втулки до 20 мм. Кроме того, данная металлоконструкция обладает угловой стабильностью, что позволяет избежать миграции шеечных винтов и последующей деформации проксимального отдела бедра.
Таблица 1
Распределение пациентов по группам исследования и способам остеосинтеза
Сроки оперативного вмешательства с момента поступления в стационар составляли не более 9 дней (в среднем 4,35±1,5 дня), причем средние показатели предоперационного койко-дня в группе пациентов, у которых применялась методика остеосинтеза DHS статистически значимо (p <0,05) были ниже (2,9±0,6 дней) по сравнению с пациентами, у которых применялась мини-инвазиваная методика остеосинтеза (6,7±1,9 дней). Это обусловлено, в первую очередь, большой стоимостью металлоконструкции Targon FN и отсутствием на рынке аналогов данного имплантата.
В предоперационном периоде оценивались показатели общесоматического состояния, исключались пациенты с тяжелыми заболеваниями в состоянии декомпенсации. Общесоматический статус оценивался по 5-балльной шкале ВОЗ. Кроме того, учитывалась рентгенологическая степень выраженности остеопороза по индексу Singh (не ниже 4-го уровня).
Для определения психического статуса пациентов применяли короткий опрос-ник SPMSQ (Short Portable Mental Status Questionnaire) [14]. Исключались из исследования пациенты, допустившие от 8 до 10 ошибок, что свидетельствовало о наличии тяжелых психических расстройств.
В исследование включались операции, которые были выполнены только опытными специалистами: не менее 5 лет работы в клинике, а также не менее 50 выполненных операций остеосинтеза при переломах проксимального отдела бедренной кости в год. Это сделано для того, чтобы избежать зависимости результатов хирургического лечения и развития осложнений от интраоперационных показателей. Во время оперативного вмешательства оценивались такие показатели, как продолжительность операции, средняя величина кровопотери, величина кожного разреза, качество репозиции костных отломков (рентгено-логически), среднее количество рентгеновских снимков, выполненных с помощью ЭОП, а также количество случаев нарушения хирургической техники. Под нарушением хирургической техники подразумевалось использование более длинных винтов (не учитывалась длина втулки +10 мм), проведение винтов и установка опорной пластины краниально по отношению к шейке и головке бедренной кости, фиксация перелома только двумя «шеечными» винтами.
Все операции проводились под СМА, применялась методика закрытой репозиции костных отломков с использованием ортопедического стола и ЭОП.
В раннем послеоперационном периоде на этапе стационарного лечения оценивались показатели клинического, биохимического анализов крови, а также коагулограммы. Рентгенологическая оценка результатов хирургического лечения и степени консолидации перелома проводилась на 8-й и 24-й неделях после операции, а также через год. Необходимо отметить, что осевая нагрузка в обеих группах исследования разрешалась лишь через 8–12 недель после операции. Оценка функциональных результатов производилась по шкале Харриса через 6 и 12 месяцев после остеосинтеза. Кроме того, проводилась комплексная оценка осложнений на основании всех клинико-рентгенологических и функциональных показателей.
Статистическая обработка полученных результатов производилась на стационарном компьютере с применением пакета программ методов параметрической и непараметрической статистики StatSoft 5.0.
Результаты
В предоперационном периоде средние показатели общесоматического статуса пациентов по шкале ВОЗ, у которых применялся остеосинтез DHS, составили 2,9±1,3 балла, а у пациентов с фиксацией Targon FN – 2,7±0,9. Уровень остео-пороза во всех трех группах исследования по индексу Singh составил в среднем 3,8±2,3. Средняя величина показателей психического статуса по SPMSQ составила 3,1±1,5 баллов в 1-й группе, 3,9±2,7 баллов во 2-й группе и 4,1±1,9 баллов в 3-й группе. Нами была отмечена следующая закономерность: при увеличении среднего балла по шкале ВОЗ, а также психического статуса по SPMSQ в послеоперационном периоде функциональные показатели и результаты хирургического лечения становились хуже. То же самое отмечалось и при увеличении выраженности остеопороза по индексу Singh. В связи с этим мы объединили все эти три показателя в один с максимальным числом баллов 22 (5 баллов – максимальное количество по шкале ВОЗ, 7 баллов в обратной последовательности – максимальное число баллов по индексу Singh, и 10 баллов – максимальное число по SPMSQ).
На рисунке 1 изображена обратная корреляционная зависимость объединенных предоперационных показателей в баллах от количества баллов по шкале Харриса в послеоперационном периоде. Таким образом, согласно представленному графику, чем выше суммарный балл трех предоперационных показателей, тем хуже функциональные послеоперационные результаты лечения.
В таблице 2 отражены основные интраоперационные показатели во всех группах исследования.
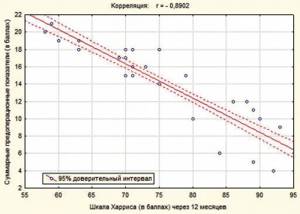
Рис. 1. Обратная корреляционная зависимость функциональных результатов лечения (шкала Харриса) от суммарных предоперационных показателей
| Показатель | 31В1 |
31В2
|
31В3 | |||
| DHS (n=13) |
Targon FN |
DHS (n=16) |
Targon FN |
DHS (n=17) |
Targon FN (n=19) |
|
|
Длительность операции, мин Кровопотеря, мл Длина кожного разреза, см Репозиция удовлетворительная, количество случаев Репозиция неудовлетворительная, количество случаев Среднее количествоRg-снимков на ЭОП за операцию Нарушение хирургической техники, количество случаев |
41,5±15,8 149,9±36,1 8,9±1,5 13 – 8,5±1,5* – |
39,3±5,5 43,7±15,2* 4,3±0,6* 13 1 19,2±3,3 2 |
45,8±5,6 168,5±53,7 9,5±1,9 15 1 9,1±2,9* – |
49,4±11,9 55,1±33,3* 4,5±0,3* 15 – 23,5±3,6 1 |
55,2±21,4 173,3±45,6 9,6±2,5 16 1 13,8±5,3* 2 |
59,3±12,5 59,3±29,6* 4,9±0,3* 17 2 27,4±3,1 4 |
Средняя величина кровопотери и длина кожного разреза (p<0,05) были меньше у пациентов всех трех групп, в которых применялся остеосинтез системой Targon FN. В то же время для выполнения данной минимально инвазивной операции требуется большее количество рентгенограмм, выполненных на ЭОП. Нарушение хирургической техники в процессе операции приводит к раннему развитию осложнений, таким как замедленная консолидация перелома и дальнейшее формирование остеонекроза головки бедренной кости, миграция винтов в полость сустава, посттравматический деформирующий артроз тазобедренного сустава.
На рисунке 2 представлен клинический пример нарушения хирургической техники, который привел к развитию остеонекроза головки бедренной кости, миграции винтов в полость тазобедренного сустава и формированию дефекта крыши вертлужной впадины. В результате возникла необходимость в повторной операции по удалению металлоконструкции и одномоментному эндопротезированию тазобедренного сустава с костной аутопластикой.
Одной из самых распространенных ошибок в процессе остеосинтеза внутрисуставных переломов проксимального отдела бедренной кости не только системой Targon FN, но и динамическим бедренным винтом, является неадекватная репозиция костных отломков (5,3% наблюдений). В таких случаях развиваются ложные суставы, остеонекроз головки бедренной кости (рис. 3, 4).
Функциональные показатели Харриса через год после операции представлены в таблице 3. Доля неудовлетворительных результатов во всех группах составила 12,7% (12 пациентов), отличных – 22,3% (21 пациент), хороших – 52,1% (49 больных), удовлетворительных – 12,9% (12 пациентов). Клинический пример консолидации перелома после остеосинтеза мини-инвазивной системой Targon FN представлен на рисунке 5.
Необходимо отметить, что среди пациентов 2-й группы исследования количество отличных результатов (p<0,05) было выше при использовании системы Targon FN.
Частота осложнений у пациентов всех групп, которым выполнялся остеосинтез DHS, составила суммарно 17,02%, а в группах больных, которым выполнялся мини-инвазивный остеосинтез Targon FN, – 18,1%. Статистически значимой разницы в количестве осложнений среди пациентов всех групп не выявлено.
Структура наиболее частых послеоперационных осложнений представлена в таблице 4. В процессе изучения причинно-следственной связи первичных оперативных вмешательств и развития послеоперационных установлено, что наиболее частыми причинами развития ортопедических осложнений послужили грубые нарушения хирургической техники (9,6%) и неадекватная репозиция костных отломков (5,3%).
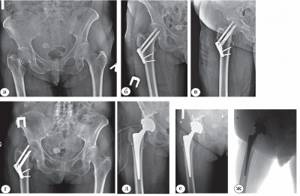
Рис. 2. Пациентка Р., 62 лет. Диагноз: закрытый субкапитальный перелом правой бедренной кости со смещением (тип 31 В3): а – рентгенограмма до операции; б, в – после остеосинтеза системой Targon FN в прямой и аксиальной проекциях; г – через 7 месяцев после остеосинтеза (ложный сустав шейки правой бедренной кости, дефект крыши вертлужной впадины); д – после удаления металлоконструкции и имплантации тотального бесцементного эндопротеза с костной аутопластикой (Zimmer, Spotorno-Trilogy); е, ж – через 6 месяцев после эндопротезирования
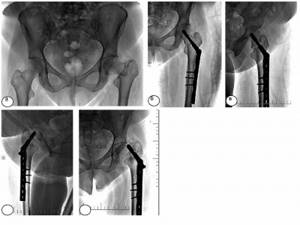
Рис. 3. Пациентка С., 45 лет. Диагноз: закрытый базисцервикальный перелом левой бедренной кости со смещением (31В2): а – рентгенограмма при поступлении; б, в – после остеосинтеза DHS в прямой и аксиальной проекциях; г, д – через 6 месяцев после остеосинтеза (атрофический ложный сустав шейки левого бедра)
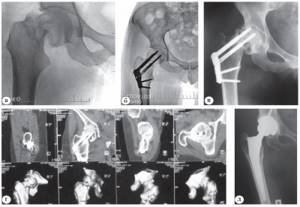
Рис. 4. Пациентка Ш., 41 год. Диагноз: закрытый субкапитальный перелом правой бедренной кости со смещением (31В3): а – первичный снимок; б – рентгенограмма после остеосинтеза системой Targon FN в прямой проекции; в – через 6 месяцев после остеосинтеза (отмечается ложный сустав шейки правой бедренной кости); г – спиральная компьютерная томография; д – через 8 месяцев после эндопротезирования правого тазобедренного сустава
Функциональные показатели по шкале Харриса через год после операции . Таблица 3
| Результат, баллы | 31В1(n=27) |
31В2(n=31)
|
31В3(n=36) | |||
| DHS (n=13) |
Targon FN |
DHS (n=16) |
Targon FN |
DHS (n=17) |
Targon FN (n=19) |
|
|
Отличный (100–90) Хороший (89–80) Удовлетворительный (79–70) Неудовлетворительный (69 и менее) |
1 (3,7%) 10 (37,1%) 2 (7,4%) 0 |
3(11,1%) 11(40,7%) 0* 0 |
2 (6,5%) 7 (22,5%) 4 (12,9%) 3 (9,7%) |
12 (38,7%)* 2 (6,5%) 1 (3,2%) 0* |
1 (2,7%) 10 (27,7%) 2 (5,5%) 4 (11,1%) |
2 (5,5%) 9 (25,4%) 3 (8,3%) 5 (13,8%) |
* p<0,05.
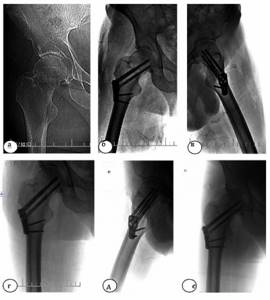
Рис. 5. Пациент И., 65 лет. Диагноз: закрытый вколоченный субкапитальный перелом правой бедренной кости (тип 31В1): а – рентгенограмма при поступлении; б, в – рентгенограммы после остеосинтеза системой Targon FN в прямой и аксиальной проекциях; г, д – через 3 месяца после остеосинтеза; е – через 2 года после операции (консолидация перелома)
Структура послеоперационных осложнений. Таблица 4
| Осложнения | 31В1(n=27) |
31В2(n=31)
|
31В3(n=36) | |||
| DHS (n=13) |
Targon FN |
DHS (n=16) |
Targon FN |
DHS (n=17) |
Targon FN (n=19) |
|
|
Остеонекроз головки бедренной кости Ложный сустав Миграция металлоконструкции Инфекционные Общесоматические Тромбоэмболические |
1 (7,6%) – 1 (7,6%) – – – |
– – – – 1 (7,1%) – |
– 2 (12,5%) – – 1 (6,2%) – |
– 1 (6,6%) 1 (6,6%) – – 1 (6,6%) |
2 (11,7%) 3 (17,6%) 2 (11,7%) 1 (5,8%) 2 (11,7%) 1 (5,8%) |
3 (15,7%) 4 (21,05%) 4 (21,05%) 1 (5,2%) 1 (5,2%) – |
Обсуждение
На сегодняшний день отсутствуют аналоги минимально инвазивной системы Targon FN, способной решать проблемы фиксации внутри-суставных переломов проксимального отдела бедренной кости. Однако применение данной металлоконструкции требует знания хирургической техники, инструментария для установки, а также наличия в операционной такого современного оборудования, как ортопедический стол и ЭОП. В противном случае риск развития послеоперационных осложнений, миграции компонентов имплантата, несращений перело-ма и формирования ложного сустава шейки бед ренной кости достаточно высок.
A. Eschler с соавторами проанализировали результаты хирургического лечения 52 пациен-тов с медиальными переломами шейки бедренной кости, которым выполнялся остеосинтез системой Targon FN и DHS [8]. Оказалось, что функциональные результаты по шкале Харриса были лучше при использовании динамического бедренного винта по сравнению с системой Targon FN (87,7±13,9 69,5±14,5 соответственно). Кроме того, из всех пациентов лишь 9 человек были способны самостоятельно ходить более 60 минут в день через год после операции. Такие неудовлетворительные результаты обусловлены, прежде всего, тем, что средний возраст больных составил 67 лет. В проведенном нами исследовании предельно допустимый возраст был 65 лет, поэтому наши результаты позволяют говорить об эффективности применения миниинвазивной системы Targon FN.
В то же время, R.J.P. Korver с соавторами сообщили, что осложнения («cut out effect») развились лишь у 2 (12,5%) из 16 пациентов пожилого возраста (средний возраст 79 лет), оперированных системой Targon FN [10]. Для данной возрастной категории больных такой показатель является весьма положительным. Следует отметить, что в нашем исследовании такие осложнения, как «cut out effect», встречались с частотой 8,6%. Таким образом, получен-ные нами данные несколько лучше, что можно объяснить, во-первых, средним возрастом пациентов, а, во-вторых, существенной разницей в их количестве. В работе R.J.P. Korver с соав-торами исследовано лишь 16 больных, в то время как нами изучены результаты лечения 94 пострадавших.
E. Brandt с соавторами в 2011 году провел биомеханические исследования прочности фиксации системой Targon FN в сравнении с DHS и обычными каннюлированными винтами на трупных костях [7]. Авторам удалось доказать отсутствие различий при максимальной нагрузке на излом между динамическим бедренным винтом и каннюлированным винтом. Однако максимальная нагрузка на излом при фиксации системой Targon FN была значительно выше: 78,0±11,7N – для фиксаторов DHS и 164,0±80,4N – для системы Targon FN.
Выводы
1. Полученные результаты хирургического лечения пациентов с внутрисуставными переломами проксимального отдела бедренной кости указывают на отсутствие статистически значимых отличий между двумя исследованными имплантатами (DHS и Targon FN). Обе металлоконструкции позволяют добиться адекватной фиксации переломов шейки бедренной кости, с той лишь разницей, что остеосинтез пластиной Targon FN менее инвазивен, однако сопровождается более длительной флюороскопией. Нарушение хирургической техники, неадекватная закрытая интраоперационная репозиция костных отломков на ортопедическом столе приводят к развитию таких осложнений, как остеонекроз головки бедренной кости, формирование ложного сустава шейки бедренной кости и последующая миграция компонентов металлоконструкции.
2. Отмечена обратная корреляционная зависимость (r = -0,8) суммарных предоперационных показателей (таких как шкала ВОЗ, индекс Singh и психический статус SPMSQ) и функциональных результатов хирургического лечения по шкале Харриса.
Конфликт интересов: не заявлен.
Литература
- Гильфанов С.И., Ключевский В.В., Даниляк В.В. Внутренний остеосинтез вертельных переломов.
Травматология и ортопедия России. 2009; (1):86-90.
- Дулаев А.К., Цед А.Н., Радыш В.Г., Бобрин М.И., Джусоев И.Г. Особенности хирургического лечения пациентов с внесуставными переломами проксимального отдела бе-дренной кости. Травматология и ортопедия России. 2010; (4):11-17.
- Ключевский В.В., Белов М.В., Быстров С.В., Серов И.А. Организация корректного лечения больных с переломами проксимального отдела бедренной кости.
Травматология и ортопедия России. 2014; (2):107-111.
- Лазарев А.Ф., Солод Э.И., Рагозин М.Г. Лечение переломов проксимального отдела бедра на фоне осте-опороза. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2004; (1):27-31.
- Bandari M., Devereaux P.J., Swiontkowski M.F., Tornetta 3rd P., Obremskey W., Koval K.J. et al. Internal fixation compared with arthroplasty for displaced fractures of the femoral neck. A meta-analysis. J Bone Joint Surg Am. 2003; 85:1673-1681.
- Bandari M., Devereaux P.J., Tornetta 3rd P., Swiontkowski M.F., Berry D.J., Haidukewych G. et al. Operative management of displaced femoral neck fractures in elderly patients. An international survey. J Bone Joint Surg Am. 2005; 87:2122-2130.
- Brandt E., Verdonschot N. Biomechanical analysis of the sliding hip screw, cannulated screws and Targon FN in intracapsular hip fractures in cadaver femora. Injury. 2011; 42:183-187.
- Eschler A., Brandt S., Gierer P., Mittlmeier T., Gradl G. Angular stable multiple screw fixation (Targon FN) versus standard SHS for the fixation of femoral neck fractures. Injury. 2014; 45 (Suppl. 1):S76-80.
- Hrubina M., Skotak M., Behounek J. Complications of dynamic hip screw treatment for proximal femoral fractures.
- Körver R.J., Wieland A.W., Kaarsemaker S., Nieuwenhuis J.J., Janzing H.M. Clinical experience, primary results and pitfalls in the treatment of intracapsular hip fractures with the Targon® FN locking plate. Injury. 2013; 44(12):1926-1929.
- Kraus M., Krischak G., Wiedmann K., Riepl C., Gebhard F., Joeckel J.A. et al. Clinical evaluation of PFNA and relationship between the tip-apex distance and mechanical failure. Unfallchirurg. 2011; 114(6):470-478.
- Parker M.J., Raghavan R., Gurusamy K. Incidence of fracture-healing complications after femoral neck fractures. Clin Orthop. 2007;458:175-179.
- Parker M.J., Stedtfeld H.W. Internal fixation of intracapsular hip fractures with a dynamic locking plate: initial experience and results for 83 patients treated with a new implant. Injury. 2010; 41 :348-351.
Сведения об авторах:![]()
Дулаев Александр Кайсинович – д-р мед. наук профессор руководитель отдела травматологии, ортопедии и вертебрологии ГБУ «Санкт-Петербургский научно-исследовательский институт скорой помощи им. И.И. Джанелидзе»; заведующий кафедрой травматологии и ортопедии ГБОУ ВПО «Первый Санкт-Петербургский государственный медицинский университет им. И.П. Павлова» Минздрава России
Цед Александр Николаевич – канд. мед. наук доцент кафедры травматологии и ортопедии ГБОУ ВПО «Первый Санкт-Петербургский государственный медицинский университет им. И.П. Павлова» Минздрава России, старший научный сотрудник отдела травматологии, ортопедии и вертебрологии ГБУ «Санкт-Петербургский научно-исследовательский институт скорой помощи им. И.И. Джанелидзе»
Джусоев Ирлан Георгиевич – канд. мед. наук старший научный сотрудник отдела травматологии, ортопедии и верте-брологии ГБУ «Санкт-Петербургский научно-исследовательский институт скорой помощи им. И.И. Джанелидзе»
Усубалиев Кутман Назаралиевич – аспирант кафедры травматологии и ортопедии ГБОУ ВПО «Первый Санкт-Петербургский государственный медицинский университет им. И.П. Павлова» Минздрава России

