|
|
Сравнительный анализ способов лечения больных с переломами дистального метаэпифиза лучевой кости.
В.В. Хоминец, М.В. Ткаченко, В.В. Сырцов, В.С. Иванов
ФГБВОУ ВПО «Военно-медицинская академия им. С.М. Кирова» МО РФ, ул. Ак. Лебедева, д. 6, Санкт-Петербург, Россия, 194044
Реферат
Цель исследования – сравнить отдаленные результаты оперативного лечения пациентов с переломами дистального метаэпифиза лучевой кости с использованием аппаратов внешней фиксации и пластин с угловой стабильностью винтов, обосновать критерии выбора оптимального способа хирургического вмешательства при переломах данной локализации.
Материал и методы. Хирургическое лечение выполнено 81 больному (34 мужчин и 47 женщин) с переломами дистального метаэпифиза лучевой кости (ДМЛК): 49 больным остеосинтез был выполнен с использованием пластин с угловой стабильностью (I группа), 32 – аппаратами внешней фиксации (II группа). Результаты оценивали с помощью клинических, рентгенологических показателей, опросника DASH, через 12–14 месяцев после оперативного лечения.
Результаты. Через год после операции в I группе получено 81,6% отличных и 18,4% хороших исходов лечения, во II группе – 71,8% отличных, 15,6% хороших и 12,5% удовлетворительных результатов.
Заключение. При внесуставных переломах типа А применимы все виды остеосинтеза. Однако закрытая репозиция и фиксация аппаратом внешней фиксации имеет ряд преимуществ перед погружным видом остеосинтеза. Переломы типа В практически исключают применение аппаратов внешней фиксации из-за сложности достижения прецизионной (анатомичной) репозиции отломков. Внутрисуставные оскольчатые переломы (тип С) требуют точной репозиции отломков с восстановлением целостности суставной фасетки и стабильной фиксации на весь срок формирования костной мозоли с целью ранней разработки движений в суставе. Результаты выполненного исследования показали, что остеосинтез пластиной с угловой стабильностью винтов в наибольшей степени соответствует необходимым требованиям.
Ключевые слова: перелом дистального метаэпифиза лучевой кости, накостный остеосинтез, чрескостный остеосинтез.
Введение
Переломы дистального метаэпифиза лучевой кости (ДМЭЛК) составляют 16% всех переломов, занимая ведущее место в общей структуре травм конечностей [9]. Внутрисуставные переломы этой локализации, по данным разных авторов, встречаются в 25,2–41,2% случаев [2, 9].
Данные литературы свидетельствуют, что до 51,7% травм происходит в возрасте от 40 до 60 лет, и 43,8% составляют лица старше 60 лет. Большая частота и более сложный характер переломов в пожилом возрасте, безусловно, связаны с возрастными обменными изменениями в костной ткани [8, 12].
Многообразие переломов ДМЭЛК, требующих дифференцированного подхода к их лечению, явилось причиной создания множества различных классификаций [11, 17, 19, 22]. В их основу положены такие параметры, как локализация перелома, его конфигурация, характер смещения отломков, целостность шиловидного отростка локтевой кости и дистального лучелоктевого соединения, наличие сопутствующих повреждений [2, 7]. В 1965 г. T.M. Older с соавторами предложили классификацию, которая учитывала не только величину дорсального угла, наличие и степень смещения отломков, количество и размер внутрисуставных фрагментов дистального отломка, но также и величину укорочения лучевой кости относительно локтевой [19]. В 1967 г. G. Frykman опубликовал классификацию, в которой учитывалось вовлечение в патологический процесс радиокарпального и радиоульнарного суставов, а также наличие или отсутствие перелома шиловидного отростка локтевой кости [11]. Наш соотечественник Б.М. Прокин (1972) в своей классификации установил взаимосвязь междухарактером перелома и методом его лечения [цит. по 7]. C.P. Melone в 1984 г. представил научную работу в поддержку своей классификации внутрисуставных переломов дистальной части лучевой кости, которая не только отражала механизм и степень повреждения, но и была очень полезна при выборе метода лечения [17]. В соответствии с ней оценивали степень повреждения и необходимость выполнения стабилизации по каждой из трех колонн: лучевой, срединной, являющейся ключом к лучезапястному суставу, и локтевой [22]. D. Rikki и P. Pregozzoni предложили «трехколонную» теорию в лечении переломов дистального метаэпифиза лучевой кости [22]. В 1999 г. D.L. Fernandez предложил подразделять переломы ДМЭЛК по механизму травмы на 5 типов: 1-й тип – метафизарный перелом с оскольчатостью одного из кортикальных слоев; 2-й тип – срезывающий перелом одного из выступов суставной поверхности лучевой кости; 3-й тип – компрессионный перелом суставной поверхности с импрессией субхондральной кости и метафиза; 4-й тип – отрывной перелом в области прикрепления связок и 5-й тип – переломы вследствие высокоэнергетической травмы, сочетающие в себе элементы всех типов [11]. В соответствии с классификацией AOASIF, все переломы подразделяются на три основных типа: тип А – внесуставные переломы, тип В – неполные внутрисуставные переломы лучевой кости и тип С – полные внутрисуставные переломы [18]. Примененный универсальный подход в стандартизации переломов конечностей, в том числе дистального метаэпифиза лучевой кости, сделал данную классификацию широко используемой в повседневной практике травматологов во всем мире.
По прежнему достаточно распространенным остается консервативное лечение больных. Однако попытки закрытой репозиции при внутрисуставных переломах ДМЭЛК со смещением не всегда приводят к точному восстановлению анатомии суставной поверхности лучевой кости [14, 24]. Кроме того, даже после удачно выполненной первичной репозиции в последующем сохраняется высокий риск возникновения вторичного смещения отломков в гипсовой повязке, что приводит к развитию стойких нарушений функций лучезапястного сустава и суставов кисти, девиации последней, а также развитию посттравматических невритов [8]. В связи с этим в последнее время для лечения внутрисуставных переломов ДМЭЛК все шире используются оперативные закрытые и открытые способы лечения, основными показаниями к которым являются следующие рентгенологические критерии:
– смещение отломков, формирующих суставную поверхность лучевой кости со «ступенькой» более 2 мм;
– относительное укорочение лучевой кости более 5 мм;
– изменение угла наклона суставной поверхности лучевой кости, а также уменьшение радиоульнарного угла на 10° и более [2, 3].
Сторонники метода наружной фиксации подчеркивают его простоту, возможность выполнения закрытой репозиции перелома без выделения отломков [1, 16]. Их многочисленные оппоненты утверждают, что только открытая репозиция перелома позволяет точно восстановить анатомию дистального отдела лучевой кости, особенно при внутрисуставных повреждениях, а фиксация пластиной – начать раннюю разработку движений в кистевом суставе, что является обязательным условием достижения хорошего результата лечения [4–6, 13, 20].
Разные взгляды на лечение переломов ДМЭЛК скорее всего возникают из-за сложности данной патологии. Логично, что разные виды переломов требуют различных подходов к лечению. Анализ данных литературы показывает, что среди отечественных и зарубежных хирургов не существует единого мнения о путях решения этой проблемы [15, 21, 23]. Требуются уточнения к применению различных способов хирургического лечения этих переломов, что и определило цель настоящего исследования.
Цель исследования – сравнить отдаленные результаты оперативного лечения больных с переломами дистального метаэпифиза лучевой кости с использованием аппаратов внешней фиксации и пластин с угловой стабильностью винтов, обосновать критерии выбора оптимального способа хирургического вмешательства при переломах данной локализации.
Материал и методы
Нами изучены результаты хирургического лечения 81 пациента, прооперированных в клинике военной травматологии и ортопедии Военно-медицинской академии в период с 2004 по 2014 год по поводу закрытого перелома дистального метаэпифиза лучевой кости. Среди больных было 47 женщин и 34 мужчины. Большинство пострадавших составили лица трудоспособного возраста (от 20 до 60 лет), средний пациентов на момент травмы составил 46,5±12 лет. Перелом ДМЭЛК у 51 больного диагностирован справа и у 30 – слева.
Все пострадавшие были разделены на две группы. Первая группа включала больных, прооперированных с использованием ладонных пластин с угловой стабильностью винтов – 49 (60,5%). Во вторую группу вошли пострадавшие, для лечения которых применяли методику фиксации аппаратом внешней фиксации – 32 (39,5%). Сроки с момента травмы до операции составили от трех часов до 18 су- ток (в среднем 6±3 суток) и были сопоставимы в обеих группах. Как показано в таблице 1, большинство пациентов имели переломы ДМЭЛК типа С (47), из них в первой группе – 30 (61,2%), во 2-й – 25 (53,1%), причем наиболее часто встречались двухфрагментарные переломы с метафизарной оскольчатостью (тип С2). Этот вид повреждения имели 24,5% пострадавших первой группы, 25% – второй группы.
Более простые неполные внутрисуставные переломы (тип В) наблюдались реже – у 11 (13,6%) пострадавших: 6 (12,3%) – в первой, 5 (15,6%) – во второй группе. Простые переломы (тип А) были диагностированы у 23 (28,4%) больных: 13 (26,6%) в первой и 10 (31,3%) – во второй группах
Для выяснения характера и тяжести повреждения, установления точного диагноза и определения тактики дальнейшего лечения переломов дистального метаэпифиза лучевой кости были использованы следующие методы обследования: клинический, рентгенологический (определение характера перелома, величины смещения отломков, степени относительного укорочения лучевой кости, радиоульнарного угла, угла наклона суставной поверхности лучевой кости по отношению к ее оси), компьютерная томография (степень импрессии суставной поверхности) и субъективная оценка по методике DASH . Показанием для выполнения оперативного лечения являлось наличие не менее двух рентгенологических признаков, указанных в таблице 2.
Оперативное вмешательство у больных пер- вой группы в среднем продолжалось 75±20 мин (от 55 до 130 мин), у больных второй группы – 40±15 мин (от 25 до 70 мин). Средняя продолжительность нахождения в стационаре пострадавших первой и второй групп составила 10±4 суток и 8±3 суток соответственно.
Сравнительную оценку результатов оперативного лечения осуществляли через 12–14 месяцев после выполненного оперативного вмешательства. Результаты оценивали по следующим критериям: восстановление анатомии суставной поверхности лучевой кости, амплитуда движений в кистевом суставе, мышечная сила кисти, опросник DASH.
Рентгенологическими критериями восстановления анатомии лучевой кости являлись: отсутствие смещения отломков, формирующих суставную поверхность лучевой кости; восстановление длины лучевой кости относительно локтевой, восстановление угла наклона суставной поверхности лучевой кости относительно ее оси и радиоульнарного угла.
Распределение больных с переломами ДМЭЛК по типу перелома, n (%), Таблица 1
| Группа больных | Тип перелома | |||||||
| А2 | А3 | В1 | В2 | ВЗ | С1 | С2 | С3 | |
| I группа (n=49) | 2 (4,1) | 11 (22,5) | - | 2 (4,1) | 4 (8,2) | 8 (16,3) | 12 (24,5) | 10 (20,4) |
| II группа (n=32) | - | 10 (31,3) | 1 (3,1) | 2 (6,2) | 2 (6,2) | 5 (15,6) | 8 (25) | 4 (12,5) |
| Всего (n=81) | 2 (2,5) | 21 (26) | 1 (2,5) | 4 (5,0) | 6 (7,5) | 13 (16,1) | 20 (24,7) | 14 (17,3) |
Рентгенологические признаки, являющиеся показаниями для оперативного лечения, Таблица 2
| Показания | I группа | II группа |
|
Смещение отломков, формирующих суставную поверхность лучевой кости со ступенькой >2 мм Относительное укорочение лучевой кости >5 мм Нарушение угла наклона суставной поверхности лучевой кости >10° Изменение радиоульнарного угла >10° |
36 (73,5%) 28 (57,1%) 35 (71,4%) 24 (49,0%) |
21 (65,6%) 17 (53,1%) 18 (56,2%) 12 (37,5%) |
Амплитуду движений в кистевом суставе измеряли при помощи стандартного угломера. Определение амплитуды движений в кистевом суставе проводили в процентном отношении к объему движений в неповрежденном кистевом суставе этого же пациента по пятибалльной шкале оценки движений.
Восстановление силы кисти оценивали с помощью динамометра по шестибалльной шкале оценки мышечной силы L. McPeak [17] в процентном отношении с силой противоположной неповрежденной верхней конечности (табл. 3)
Шестибалльная шкала оценки мышечной силы L. McPeak [17], Таблица 3
| Кол-во баллов | Отношение к здоровой кисти, % | Степень ограничения силы |
|
0 1 2 3 4 5 |
100–90 89–75 74–50 49–25 24–10 9–0 |
Нет Легкое Умеренное Выраженное Грубое Паралич |
Результаты
В первой группе у 100% больных удалось устранить все виды смещения и сохранить достигнутую репозицию на протяжении всего срока наблюдения. Через 5–7 суток после операции одновременно со стиханием болевого синдрома и прекращением иммобилизации начинали постепенную активную разработку движений в прооперированном кистевом суставе. Установлено, что через 12 мес после операции у 42 (85,7%) больных этой группы амплитуда движений была полностью восстановлена и у 7 (14,2%) – сохранялось незначительное (в пределах 20°) ограничение движений в кистевом суставе.
Данные исследования показали, что в 87,8% случаев сила схвата кисти восстановилась полностью или имелось ее незначительное снижение. В четырех (8,2%) случаях отмечено легкое (5–20%) и у двух (4,1%) больных умеренное (21–40%) уменьшение силы сгибателей пальцев кисти. При этом у всех больных развиваемая сила составляла не менее половины физического усилия, развиваемого здоровой конечностью. Сопоставимые исходы получены и при оценке по опроснику DASH: у 40 (81,6%) больных результаты оценены как отличные и у 9 (18,4%) – как хорошие. Сравнение результатов лечения больных в подгруппах с разными типами переломов по системе DASH показало, что у 100% пациентов с внесуставными переломами достигнут отличный результат. При этом при переломах типа В отличный результат зафиксирован у 66,7%, а при типе С – у 76,7% пострадавших. У остальных больных с внутрисуставными переломами ДМЭЛК послеоперационный результат оценен как хороший (табл. 4).
Результаты восстановительного лечения больных в зависимости от вида остеосинтеза и типа перелома. Таблица 4
| Метод обследования | Результат | I группа больных, n (%) | II группа больных, n (%) | ||||||
| Тип перелома | Итого | Тип перелома | Итого | ||||||
| А | В | С | А | В | С | ||||
|
Рентгенография (восстановление анатомии ДМЭЛК) |
Восстановлена | 13 (100,0) | 5 (83,3) | 27 (90) | 45 (91,8) | 9 (90,0) | 2 (40,0) | 13 (76,5) | 24 (75) |
| Не восстановлена | - | 1 (16,7) | 3 (10,0) | 4 (8,2) | 1 (10,0) | 3 (60,0) | 4 (23,5) | 8 (25) | |
|
Амплитуда движений в кистевом суставе, град |
Без ограничений | 13 (100,0) | 4 (66,7) | 25 (83,3) | 42 (85,7) | 10 (10,0) | 2 (40,0) | 12 (70,6) | 24 (75) |
| Незначительно ограничена (5–20°) | - | 2 (33,3) | 5 (16,7) | 7 (14,3) | - | 2 (40,0) | 4 (23,5) | 6 (18,8) | |
| Умеренно ограничена (21–40°) | - | - | - | - | - | 1 (20,0) | 1 (5,9) | 2 (6,2) | |
|
Динамометрия: характеристика силы схвата кисти (процент от силы схвата здоровой руки) |
Нет снижения силы | 13 (100,0) | 4 (66,7) | 26 (86,7) | 43 (87,8) | 10 (10,0) | 2 (40,0) | 14 (82,4) | 26 (81,2) |
| Легкая степень (70–90%) | - | 2 (33,3) | 2 (6,7) | 4 (8,2) | - | 2 (40,0) | 1 (5,9) | 3 (9,4) | |
| Умеренная степень (50–69%) | - | - | (6,7) | 2 (4,1) | - | 1 (20,0) | 2 (11,7) | 3 (9,4) | |
| Опросник DASH | Отличный | 13 (100,0) | 4 (66,7) | 23 (76,7) | 40 (81,6) | 10 (10,0) | 1 (40,0) | 12 (70,6) | 23 (71,8) |
| Хороший | - | 2 (33,3) | 7 (23,3) | 9 (18,4) | - | 2 (40,0) | 3 (17,6) | 5 (15,6) | |
| Удовлетворительный | - | - | - | - | - | 2 (20,0) | 2 (11,8) | 4 (12,5) | |
Клинический пример 1
Больной К., 21 год, поступил по поводу закрытого оскольчатого внутрисуставного перелома дистального метаэпифиза правой лучевой кости со смещением отломков (тип 23С2) (рис. 1 а, б). Через 3 суток выполнена операция – открытая репозиция, остеосинтез дистального метаэпифиза правой лучевой кости пластиной с угловой стабильностью винтов (рис. 1 в). Восстановление анатомии ДМЭЛК – полное, восстановление амплитуды движений в кистевом суставе через 12 мес после операции – без ограничений (рис. 2). Оценка по опроснику DASH – 18 баллов.
Рис. 1. Данные рентгенографического исследования и компьютерной томографии правого предплечья больного К.:
.jpg)
а – рентгенографическая картина внутрисуставного оскольчатого импрессионного перелома дистального метаэпифиза лучевой кости, шиловидного отростка локтевой кости;
б – КТ изображения области перелома;
в – рентгенограммы сросшегося перелома дистального метаэпифиза лучевой кости после остеосинтеза пластиной с угловой стабильностью винтов через 12 месяцев после операции
Рис. 2. Амплитуда движений правого кистевого сустава в сравнении с противоположным суставом больного К. через 12 мес после операции:
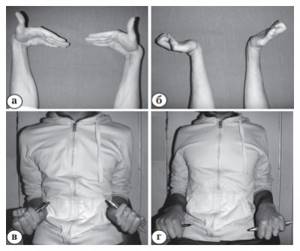
а – сгибание 90°;
б – разгибание 70°;
в – супинация 100°;
г – пронация 90°
Во второй группе были обследованы 32 больных, которым был выполнен остеосинтез перелома ДМЭЛК аппаратами внешней как стержне- вой, так и спицевой фиксации. Дополнительную фиксацию отломков спицами применили у 12 (37,5%) больных с внутрисуставными переломами (тип В – 4, тип С – 8). Закрытая репозиция отломков была выполнена 18 (56,2%) по- страдавшим, открытая – 14 (43,8%) больным с внутрисуставными переломами. Средняя продолжительность фиксации переломов в аппарате внешней фиксации составила 46±4,1 суток. У одного (3,1%) пострадавшего с внесуставным переломом аппарат был демонтирован в более ранние сроки — через 31 сутки после оперативного вмешательства из-за развившегося воспаления мягких тканей в области спиц.
При проведении закрытой репозиции и фиксации внутрисуставных переломов ДМЭЛК аппаратом внешней фиксации удалось восстановить анатомические взаимоотношения в дистальном отделе лучевой кости у большинства пострадавших. При анализе рентгенограмм в отдаленном послеоперационном периоде у больных с внесуставными переломами в одном случае (3,1%) выявлено уменьшение радиоульнарного угла на величину более 10° вследствие раннего демонтажа аппарата. В наблюдениях с внутрисуставными переломами у 5 (19,2%) пострадавших отмечено внутрисуставное смещение отломков более 2 мм, а у двух (6,3%) – укорочение лучевой кости более 5 мм. Также установлено, что в отдаленном послеоперационном периоде (≥12 мес) у 24 (75%) больных, включая всех пациентов с переломами типа А, амплитуда движений была полностью восстановлена, у 6 (18,8%) сохранялось незначительное ограничение движений в кистевом суставе, а двое (6,2%) больных имели умеренное ограничение движений. Динамометрические исследования показали, что у 26 (81,2%) пациентов сила схвата кисти была сопоставима с силой противоположной кисти. В 6 (18,8%) случаях отмечено легкое и умеренное снижение силы схвата. По опроснику DASH группа набрала 72% отличных (100% с внесуставными переломами), 16% хороших и 12% удовлетворительных результатов. Сравнение результатов лечения больных в под- группах с разными типами переломов по системе DASH показало, что при переломах типа В отличный результат зафиксирован у 40,0%, а при типе С – у 70,6% пострадавших. При этом у 20,0% и 11,8% больных с переломами типа В и С соответственно послеоперационный результат оценен как удовлетворительный (см. табл. 4).
Клинический пример 2
Больной В., 56 лет, поступил по поводу закрытого оскольчатого внутрисуставного перелома дистального метаэпифиза правой лучевой кости со смещением отломков (тип 23С2) (рис. 3 а). Через 2 суток была выполнена операция – закрытая репозиция, остеосинтез дистального метаэпифиза правой лучевой кости аппаратом внешней фиксации с проведением дополнительных двух спиц, фиксирующих шиловидный отросток лучевой кости и фрагменты средней колонны дистального метаэпифиза лучевой кости (рис. 3 б). Через 2 месяца после операции аппарат был демонтирован, перелом сросся с неполным восстановлением конгруэнтности суставной фасетки лучевой кости (рис. 3 в). Восстановление амплитуды движений в кистевом суставе через 6 месяцев после операций: определяется ограничение сгибания и разгибания в кистевом суставе (рис. 4). Оценка по DASH – 34 балла
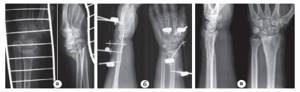
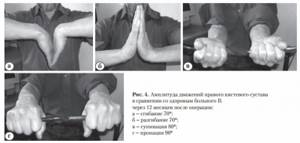
Рис. 3. Рентгенограммы правого предплечья больного В.:
а – внутрисуставной оскольчатый импрессионный перелом дистального метаэпифиза лучевой кости, шиловидного отростка локтевой кости;
б – остеосинтез дистального метаэпифиза лучевой кости аппаратом внешней фиксации;
в – сросшийся перелом дистального метаэпифиза правой лучевой кости через 6 месяцев после операции
Обсуждение
Данное клиническое исследование позволило провести сравнительный анализ различных методик хирургического лечения, применяемых в современной травматологической практике для лечения больных с переломами дистального метаэпифиза лучевой кости. Для анализа мы использовали данные, полученные в результате как объективных (рентгенография, измерение амплитуды движения, динамометрия), так и субъективного (опросник DASH) методов обследования.
Первостепенное значение для прогнозирования и в дальнейшем для анализа конечного результата оперативного лечения имело первичное восстановление и сохранение анатомии ДМЭЛК, особенно в случае внутрисуставных переломов, непосредственно суставной поверхности лучевой кости. Данные исследования показали, что применение пластин с угловой стабильностью винтов позволяло стабилизировать в 91,8% случаев восстановленную анатомию суставной поверхности лучевой кости в течение всего периода наблюдения, в то время как при лечении с использованием аппарата внешней фиксации у 25% больных с внутрисуставными переломами не удалось сохранить анатомические взаимоотношения в отдаленном периоде.
Измерение амплитуды движений в кистевом суставе показало, что полное восстановление достигнуто у 85,7% больных первой и у 75,0% пациентов второй групп. Использование внеочагового остеосинтеза привело к ограничению движений в оперированной конечности у 25,0% обследованных пациентов по сравнению с 14,3% в первой группе. Худший функциональный результат у больных этой группы связан с длительным периодом перегрузки связочного аппарата кистевого сустава в результате дистракционных усилий аппарата внешней фиксации и как следствие, формирование комплексного регионарного болевого синдрома со стойкой постиммобилизационной контрактурой, а так- же не устраненным смещением отломков у 25,0% пострадавших. Необходимо отметить, что использование аппаратов внешней фиксации и пластин с угловой стабильностью винтов позволило достичь отличных отдаленных результатов у 100% больных с внесуставными переломами. Однако среднее время оперативного вмешательства и нахождения в стационаре были примерно в полтора раза короче при лечении методом внешней фиксации.
Логично, что результаты, полученные при опросе по методике DASH, соотносятся с данными объективного обследования. Отличные и хорошие результаты получены у 100% больных первой группы, в то время как в группе внешней фиксации удовлетворительный результат получен у 15,6% обследованных пациентов с внутрисуставными переломами. При сравнении результатов лечения больных с однотипными переломами в обеих группах выявлено, что при внесуставных переломах отличный результат достигнут у всех больных вне зависимости от вида остеосинтеза. Применение аппарата внешней фиксации у больных с внутрисуставными переломами приводило к худшим результатам, чем при использовании пластин с угловой стабильностью винтов. Необходимо отметить, что при переломах типа В отличный исход лечения в первой группе был достигнут в 66,6% случаев, в то время как во второй – только в 40% наблюдений. Значимая разница в результатах, на наш взгляд, получена из-за несбалансированности механизма лигаментотаксиса при сохранности связочного аппарата ладонной или тыльной поверхностей кистевого сустава и, следовательно, трудности в достижении репозиции и удержании края суставной фасетки лучевой кости на протяжении всего срока сращении (табл. 5).
Выбор вида остеосинтеза в зависимости от типа перелома по классификации АО/ASIF, Таблица 5
| Метод лечения | Тип перелома | ||
| A | B | C | |
|
Остеосинтез аппаратом внешней фиксации Остеосинтез пластиной LCP |
+++ ++ |
- +++ |
+ +++ |
Примечание: «+++» – оптимально; «++» – хорошо; «+» – допустимо; «-» – недопустимо.
Заключение
Оценка эффективности различных методик лечения больных с переломами ДМЭЛК позволила выработать показания для выбора метода оперативного лечения в зависимости от вида (типа) перелома.
Переломы типа А могут быть оперированы любым из рассмотренных выше методов лечения. Однако результаты нашего исследования показали, что укороченные средние сроки оперативного и стационарного лечения аппаратом по сравнению с таковыми при фиксации пластиной, меньшая операционная травма делают методику внешней фиксации в таких случаях предпочтительной. Переломы типа В практически исключают применение аппаратов внешней фиксации из-за сложности достижения прецизионной (анатомичной) репозиции отломков. Причиной является несбалансированность механизма лигаментотаксиса при воздействии дистракционных усилий на связочный аппарат целого и травмированного краев суставной фасетки лучевой кости. Оптимальным в таких условиях, на наш взгляд, является остеосинтез пластиной.
Внутрисуставные оскольчатые переломы (тип С) требуют точной репозиции отломков с восстановлением целостности суставной фасетки, стабильной фиксацией на весь срок формирования костной мозоли и ранней разработки движений в суставе. Однако при наличии медицинских противопоказаний для открытой репозиции или при технической невозможности ее выполнения допустимо использования аппаратов внешней фиксации для лечения такого типа переломов. В целом результаты выполненного исследования показали, что остеосинтез пластиной с угловой стабильностью винтов в наибольшей степени соответствует необходимым требованиям.
Конфликт интересов: не заявлен.
Литература
1. Бейдик О.В., Котельников Г.П., Островский Н.В. Остеосинтез спицевыми и стержневыми аппарата- ми внешней фиксации. Самара: Перспектива; 2002. 208 с.
2. Голубев И.О., Крупаткин А.И., Максимов А.А., Меркулов М.В., Бушуев О.М., Ширяева Г.Н., Кутепов И.А., Гришин В.М. Хирургическое лечение неправиль- но сросшихся переломов дистального метаэпифиза лу- чевой кости. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2013; (3):51-58.
3. Губочкин Н.Г., Ткаченко М.В., Умников А.С. Опыт хи- рургического лечения переломов дистального метаэпи- физа костей предплечья. Травматология и ортопедия России. 2008; (2, Приложение):25.
4. Кавалерский Г.М., Гаркави А.В., Волыков П.Г. Оперативное лечение внутрисуставных переломов дис- тального метаэпифиза лучевой кости с применением пластин с угловой стабильностью – LCP. Медицинская помощь. 2005; (6):23-27.
5. Лазарев А.Ф., Солод В.И. Биологичный погружной остеосинтез на современном этапе. Вестник травма- тологии и ортопедии им. Н.Н. Приорова. 2003; (3):20-26.
6. Семенкин О.М. Хирургическое лечение больных с переломами дистального метаэпифиза лучевой кости. Вестник травматологии и ортопедии им. Н.Н. Приорова. 2010; (4):84-89.
7. Шаповалов В.М., Хоминец В.В., Михайлов С.В. Основы внутреннего остеосинтеза. М.: ГЭОТАР- Медиа; 2009. 240 с.
8. Bartl C., Stengel D., Bruckner T., Gebhard F. The treatment of displaced intra-articular distal radius fractures in elderly patients. Dtsch Arztebl Int. 2014; 111(46):779-787.
9. Chung K.C., Spilson S.V. The frequency and epidemiology of hand and forearm fractures in United States. Rev J Hand Surg Am. 2001; 26:29-33.
10. Fernandes D.L., Flury M.C. History, evolution and biomechanics of externals fixation of the wrist joint. J Injury. 1994; 25(4):213.
11. Frykman G. Fractures of the distal radius. Acta Orthop Scand. 1967; 108 (Supl.):151-153.
12. Garcia-Elias M., Mathoulin C.L. Intra-articular fractures of the distal radius (AO types C3, with special focus in C3.3), open approach. In: Articular injury of the wrist. Stuttgart: Thieme; 2014. p. 105-117.
13. Grewal R., Perey B., Wilmink M., Stothers K. A randomized prospective study on the treatment of intra-articular distal radius fractures: open reduction and internal fixation with dorsal plating versus mini open reduction, percutaneous fixation, and external fixation. J Hand Surg Am. 2005; 30:764-772.
14. Kreder H.J., Agel J., McKee M.D. A randomized, controlled trial of distal radius fractures with metaphyseal displacement but without joint incongruity: closed reduction and casting versus closed reduction, spanning external fixation, and optional percutaneous K-wires. J Orthop Trauma. 2006; 20:115.
15. Li-hai Z., Ya-nan W., Zhi M., Li-cheng Z., Hong-da L., Huan Y., Xiao-xie L., Pei-fu T. Volar locking plate versus external fixation for the treatment of unstable distal radial fractures: a meta-analysis of randomized controlled trials. J Surg Res. 2015; 193(1):324-333.
16. Marcheix P.S., Dotzis A., Benko P.E. Extension fractures of the distal radius in patients older than 50: a prospective randomized study comparing fixation using mixed pins or a palmar fixed-angle plate. J Hand Surg Eur Vol. 2010; 35:646-651.
17. McPeak L.A., Stiers W.M., Cope D.N. Disability evaluation following traumatic brain injury. Phys Med Rehabil Clin N Am. 2001; 12(3):587-601.
18. Melone C.P. Distal radius fractures patterns of articular fragmentation. Hand Clin. 1993; 24 (2):239-253.
19. Muller M.E., Nazarian S., Koch P. Classification AO des fractures. Berlin Spinger Verlag; 1987.
20. Older T.M., Stabler G.V., Cassebaum W.H. Colles’ fracture: evaluation and selection of therapy. J Trauma. 1965; (5):469-474.
21. Perren S.M. Evolution and rational of locked internal fixator technology. In-troductory remarks. Injury. 2001; 32 (2):39.
22. Peng B., Wang J., Mao F. Comparison of efficacy between the surgical treatment and plaster external fixation for treatment of unstable distal radius fractures. Zhongguo Gu Shang. 2013; 26(1):41-46.
23. Rikli D.A., Regazzoni P. Fractures of the distal end of the radius treated by internal fixation and early function: a preliminary report of 20 cases. J Bone Joint Surg Br. 1996; 78:588-592.
24. Roh Y.H., Lee B.K., Baek J.R., Noh J.H., Gong H.S., Baek G.H. A randomized comparison of volar plate and external fixation for intra-articular distal radius fractures. J Hand Surg Am. 2015; 40(1):34-41.
25. Windolf J. Surgical or conservative treatment in fracture of the distal radius? Dtsch Arztebl Int. 2014; 111(46):777-778.
Сведения об авторах:
Хоминец Владимир Васильевич – д-р мед. наук, начальник кафедры военной травматологии и ортопедии Военно- медицинской академии им. С.М. Кирова
Ткаченко Максим Владимирович – канд. мед. наук, старший преподаватель кафедры военной травматологии и ортопе- дии Военно-медицинской академии им. С.М. Кирова
Сырцов Виталий Викторович – врач-интерн Военно-медицинской академии им. С.М. Кирова
Иванов Виталий Сергеевич – старший ординатор клиники военной травматологии и ортопедии Военно-медицинской академии им. С.М. Кирова

